Это заболевание, при котором сердечная мышца (миокард) постепенно повреждается, ослабевает и перестает нормально функционировать. По сути, сердце изнашивается под действием токсинов, теряя способность эффективно перекачивать кровь. Без своевременной диагностики и полного отказа от алкоголя этот процесс приводит к необратимым последствиям, тяжелой сердечной недостаточности и преждевременной смерти.
По статистике, около 140 миллионов человек в мире страдают от алкоголизма, и примерно у трети из них развиваются серьезные нарушения в работе сердца. Это заболевание не выбирает жертву по социальному статусу или возрасту, но чаще всего оно диагностируется у людей в самой активной фазе жизни — от 35 до 50 лет. Понимание механизмов его развития, симптомов и методов лечения — ключ к сохранению жизни и здоровья.
Механизм разрушения: как алкоголь влияет на сердце
Главная причина, по которой развивается алкогольная кардиомиопатия — это токсическое воздействие этанола и продуктов его распада на клетки сердечной мышцы. Этот процесс не происходит мгновенно; он занимает годы, но неумолимо ведет к разрушению главного мотора нашего организма.
Прямое токсическое действие
Когда алкоголь попадает в организм, печень начинает активно его перерабатывать. Одним из самых ядовитых продуктов этого процесса является ацетальдегид. Поступая в кровоток, он достигает сердца и оказывает на него губительное воздействие:
- Нарушение белкового синтеза: Ацетальдегид блокирует нормальное восстановление и построение белковых структур в клетках миокарда (кардиомиоцитах). В результате мышечные волокна не могут регенерировать и постепенно отмирают.
- Сбой в обмене веществ: Токсин нарушает энергетические процессы в клетках, лишая их "топлива" для нормальной работы. Это приводит к истощению сердечной мышцы.
- Окислительный стресс: Продукты распада алкоголя провоцируют образование свободных радикалов, которые повреждают клеточные мембраны и ведут к гибели кардиомиоцитов.
Сам этанол, а также различные примеси, содержащиеся в некачественных спиртных напитках, усугубляют ситуацию. Сердечная мышца постоянно травмируется, что делает ее слабой и уязвимой.
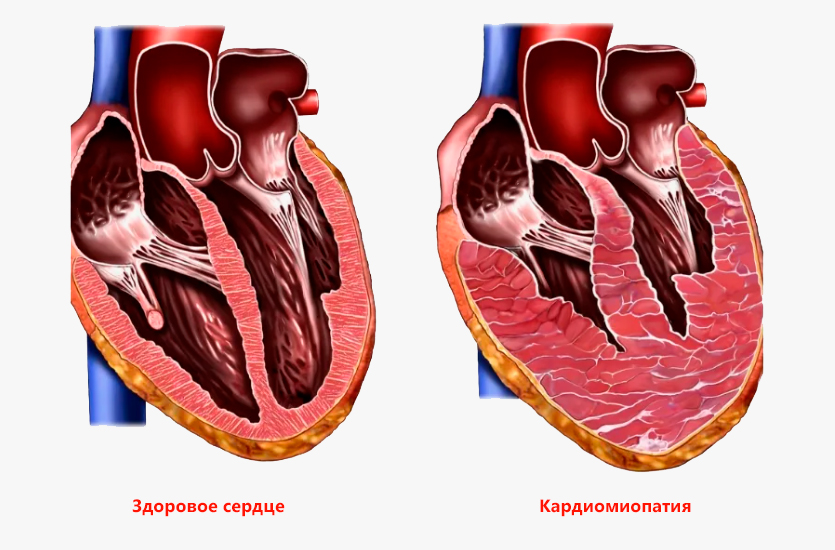
Структурные изменения в миокарде
На начальных этапах болезни организм пытается компенсировать повреждения. Сердечная мышца утолщается (гипертрофируется), чтобы справляться с возросшей нагрузкой. Однако этот компенсаторный механизм быстро истощается. Вслед за гипертрофией наступает дилатация — камеры сердца начинают расширяться, а их стенки истончаются.
В результате сердце превращается в растянутый, дряблый мешок, который не может эффективно сокращаться. Это приводит к застою крови в камерах, развитию тяжелой сердечной недостаточности и нарушению кровоснабжения всех органов и систем.
Алкогольная кардиомиопатия - стадии развития заболевания: от первых симптомов до необратимых последствий
Алкогольная кардиомиопатия развивается медленно и коварно. Первые признаки часто остаются незамеченными, списываясь на усталость, похмелье или стресс. Заболевание условно делят на три стадии, скорость перехода между которыми зависит от интенсивности и регулярности употребления алкоголя.
Стадия 1: Скрытое начало (продолжительность до 10 лет)
На этом этапе человек может не догадываться о серьезности своего состояния. Симптомы появляются эпизодически, как правило, на следующий день после употребления алкоголя, и могут включать:
- Необъяснимую слабость и быструю утомляемость даже при минимальных нагрузках.
- Повышенную потливость, особенно по ночам.
- Ощущение нехватки воздуха, учащенное сердцебиение (тахикардия).
- Чувство "замирания" или "перебоев" в работе сердца.
- Головные боли, раздражительность, возбужденность или, наоборот, заторможенность.
Эти проявления часто исчезают при воздержании от спиртного, что создает ложное ощущение благополучия. Однако в это время в миокарде уже запущены патологические процессы на клеточном уровне.
Стадия 2: Явные признаки сердечной недостаточности
При продолжении злоупотребления алкоголем болезнь переходит в следующую фазу. Симптомы становятся более выраженными и постоянными:
- Одышка: Появляется сначала при физической нагрузке, а затем и в состоянии покоя.
- Отеки: К вечеру начинают отекать ноги, что свидетельствует о застое жидкости в организме.
- Кашель: Появляется сухой, надсадный кашель, иногда с небольшим количеством мокроты, который усиливается в положении лежа.
- Синюшность (цианоз): Кожа на кончиках пальцев, носу и ушах приобретает синеватый оттенок из-за недостатка кислорода в крови.
- Боль в груди: Могут возникать болевые ощущения в области сердца.
На этой стадии структурные изменения в миокарде становятся очевидными — развивается гипертрофия, а затем и дилатация камер сердца. Параллельно страдают и другие органы: печень, почки, желудочно-кишечный тракт.
Стадия 3: Необратимые изменения и декомпенсация
Это терминальная стадия, на которой сердце уже не может справляться со своей насосной функцией. Клиническая картина достигает своего пика:
- Развивается тяжелая, застойная сердечная недостаточность.
- Одышка мучает пациента даже в полном покое, возникают приступы удушья по ночам.
- Отеки распространяются по всему телу (анасарка).
- Возникают жизнеугрожающие нарушения сердечного ритма.
- Страдает центральная нервная система, развивается алкогольная энцефалопатия: ухудшается память, нарушается координация, появляются агрессия и проблемы со сном.
- Прогрессирует почечная и печеночная недостаточность.
На этом этапе прогноз крайне неблагоприятный. Даже при полном отказе от алкоголя восстановить функцию сердца уже невозможно. Лечение направлено лишь на поддержание жизни и облегчение симптомов.
Без экстренной медицинской помощи, а в некоторых случаях и трансплантации сердца, наступает летальный исход.
Алкогольная кардиомиопатия: симптомы и формы заболевания
В зависимости от преобладающих симптомов, специалисты условно выделяют несколько клинических форм алкогольной кардиомиопатии. Важно понимать, что часто у одного пациента наблюдается сочетание признаков разных форм.
- Классическая форма. Основное проявление — прогрессирующая сердечная недостаточность (одышка, отеки, кашель). Характерной чертой является заметное улучшение состояния при полном отказе от алкоголя. Однако возврат к пагубной привычке неминуемо ведет к резкому ухудшению.
- Псевдоишемическая форма. На первый план выходят боли в области сердца — колющие, ноющие или давящие. Эти боли, в отличие от стенокардии, возникают после приема алкоголя, не связаны с физической нагрузкой и не снимаются приемом нитроглицерина. На ЭКГ могут фиксироваться изменения, похожие на ишемическую болезнь сердца.
- Аритмическая форма. Главным и иногда единственным симптомом являются нарушения сердечного ритма, которые провоцируются приемом алкоголя. Чаще всего это мерцательная аритмия (хаотичные и неэффективные сокращения предсердий), но также могут встречаться тахикардия (учащенное сердцебиение) и экстрасистолия (внеочередные сокращения).
- Смешанная форма. Наиболее распространенный и прогностически неблагоприятный вариант. У пациента одновременно присутствуют признаки сердечной недостаточности, боли в груди и аритмии. Симптомы взаимно усиливают друг друга, что значительно ускоряет прогрессирование заболевания.
Цены на лечение
| Вывод из запоя в стационаре | Стоимость услуги* | |
|---|---|---|
| Стандарт | 6 500 ₽ | заказать |
| Премиум | 8 500 ₽ | заказать |
| Вывод из запоя на дому | Стоимость услуги* | |
|---|---|---|
| Очищение при однодневном употреблении | 3 500 ₽ | заказать |
| Стандартное очищение при алкогольном отравлении | 5 500 ₽ | заказать |
| Максимальная детоксикация при алкогольном запое | 8 000 ₽ | заказать |
| VIP-комплекс | от 17 000 ₽ | заказать |
| Скидка на повторный вызов | до 1000 ₽ | заказать |
| Кодирование от алкоголизма | Стоимость услуги* | |
|---|---|---|
| Торпедо 1 год | 6 500 ₽ | заказать |
| Торпедо 2 года | 10 000 ₽ | заказать |
| Торпедо 3 года | 12 000 ₽ | заказать |
| Вивитрол подшивание на 1 год | 12 000 ₽ | заказать |
| Вивитрол подшивание на 2 года | 14 000 ₽ | заказать |
| Вшивание ампулы | от 7 000 до 22 000 ₽ | заказать |
| Двойной Блок | от 9 500₽ | заказать |
| По методу Довженко | от 6 500₽ | заказать |
| Вшивание Эспераль на 1 год | 12 000 ₽ | заказать |
| Вшивание Эспераль на 2 года | 14 000 ₽ | заказать |
| Кодирование уколом | от 6 500 до 14 000 ₽ | заказать |
| Кодирование гипнозом | от 6 500 ₽ | заказать |
Опасные осложнения
Алкогольная кардиомиопатия опасна не только сама по себе, но и своими грозными осложнениями, которые могут привести к внезапной смерти:
Тромбоэмболия: Из-за застоя крови в расширенных камерах сердца образуются тромбы. Они могут оторваться и с током крови попасть в жизненно важные сосуды, вызвав инсульт (закупорка сосудов мозга), инфаркт миокарда (закупорка коронарной артерии) или некроз кишечника.
Фибрилляция желудочков и остановка сердца: Мерцательная аритмия и другие нарушения ритма могут перейти в фатальную фибрилляцию желудочков, при которой сердце перестает качать кровь, что приводит к немедленной клинической смерти.
Полиорганная недостаточность: Хроническая сердечная недостаточность ведет к нарушению кровоснабжения всех органов, вызывая прогрессирующую почечную и печеночную недостаточность.
Алкогольная кардиомиопатия и диагностика: как распознать
Постановка диагноза алкогольная кардиомиопатия часто бывает затруднена, поскольку пациенты склонны скрывать свою зависимость от алкоголя. Ключевую роль играет доверительная беседа с врачом и, при необходимости, с членами семьи пациента. Диагностический поиск включает комплексное обследование.
| Метод диагностики | Что позволяет выявить |
|---|---|
| Физический осмотр | Посинение кожи (цианоз), отеки, холодные и влажные конечности, увеличение размеров сердца при простукивании (перкуссии). |
| Электрокардиография (ЭКГ) | Основной метод для выявления нарушений сердечного ритма, а также признаков гипертрофии и повреждения миокарда. |
| Эхокардиография (УЗИ сердца) | "Золотой стандарт" диагностики. Позволяет визуализировать сердце, оценить размеры его камер, толщину стенок, сократительную способность, состояние клапанов и скорость кровотока. |
| Рентгенография грудной клетки | Показывает увеличение тени сердца (кардиомегалию) и признаки застоя крови в легких, характерные для сердечной недостаточности. |
| Лабораторные анализы | Биохимический анализ крови, печеночные пробы, уровень холестерина помогают оценить общее состояние организма и степень поражения других органов, в первую очередь печени. |
Для постановки окончательного диагноза врач должен исключить другие заболевания сердца со схожей симптоматикой: ишемическую болезнь, врожденные и приобретенные пороки, кардиомиопатии другой этиологии. Консультация нарколога является обязательной частью диагностического процесса.
Путь к исцелению: возможно ли лечение алкогольной кардиомиопатии?
Лечение алкогольной кардиомиопатии — это сложный и длительный процесс, который может занимать от нескольких месяцев до нескольких лет. Успех терапии напрямую зависит от стадии заболевания и, что самое главное, от готовности пациента полностью изменить свою жизнь.
Фундамент лечения — полный отказ от алкоголя
Это абсолютное и бескомпромиссное условие. Никакие лекарства не помогут, если токсическое воздействие на сердце будет продолжаться. Полное воздержание от алкоголя и курения — первый и самый важный шаг на пути к выздоровлению.
На ранних стадиях болезни этот шаг сам по себе может привести к значительному улучшению состояния и даже частичному восстановлению функции миокарда.
Коррекция образа жизни и диета
Лечение требует системного подхода, включающего:
- Сбалансированное питание: Рекомендуется диета с высоким содержанием белка (для восстановления мышечной ткани), витаминов и калия. Необходимо резко ограничить потребление соли (которая задерживает жидкость и усиливает отеки) и животных жиров. Питаться нужно часто (5-6 раз в день), но маленькими порциями.
- Контроль жидкости: Объем выпиваемой жидкости ограничивается до 1-1,5 литров в сутки, чтобы уменьшить нагрузку на сердце.
- Умеренная физическая активность: После стабилизации состояния рекомендуются легкие нагрузки (ходьба, лечебная физкультура) под контролем врача. Они помогают тренировать сердце и улучшают общее самочувствие.
- Нормализация режима: Важны полноценный сон, минимизация стрессов и психоэмоционального напряжения.
Медикаментозная терапия
Фармакотерапия составляет основу лечения и направлена на борьбу с сердечной недостаточностью и ее осложнениями. Лекарства подбираются строго индивидуально:
- Бета-блокаторы: Снижают частоту сердечных сокращений, уменьшают потребность миокарда в кислороде и защищают сердце от вредного влияния гормонов стресса.
- Ингибиторы АПФ или сартаны: Расширяют сосуды, снижают артериальное давление и нагрузку на сердце, замедляя его ремоделирование (структурную перестройку).
- Диуретики (мочегонные): Помогают вывести излишки жидкости из организма, уменьшая отеки и одышку.
- Антикоагулянты: Назначаются для "разжижения" крови и предотвращения образования тромбов, особенно при наличии мерцательной аритмии.
- Сердечные гликозиды: Используются в тяжелых случаях для усиления сократительной способности миокарда.
- Витамины и метаболические препараты: Назначаются курсами для улучшения обменных процессов в клетках сердца (препараты калия, магния, витамины группы B).
Хирургическое лечение алкогольной кардиомиопатии
В самых тяжелых случаях, когда консервативная терапия неэффективна, а болезнь стремительно прогрессирует, единственным шансом на спасение жизни может стать трансплантация сердца.
Однако это крайне сложная операция, доступная немногим из-за дефицита донорских органов, высокой стоимости и строгих требований к кандидату (включая как минимум 6 месяцев полного воздержания от алкоголя и отсутствие тяжелых сопутствующих патологий).
Диагноз "алкогольная кардиомиопатия": прогноз и профилактика
Прогноз при алкогольной кардиомиопатии напрямую зависит от того, на какой стадии было начато лечение и смог ли пациент полностью отказаться от спиртного. На ранних стадиях, при своевременной диагностике и полном прекращении употребления алкоголя, прогноз благоприятный — возможно значительное улучшение состояния и продление жизни на долгие годы.
Если же в сердце уже произошли необратимые структурные изменения, продолжительность жизни пациента значительно сокращается, и даже интенсивное лечение способно лишь замедлить прогрессирование болезни.
Профилактика этого грозного заболевания заключается в первую очередь в ответственном отношении к своему здоровью. Лучшая мера — это полный отказ от употребления алкоголя или его минимизация до безопасных доз.
Не менее важна широкая социальная профилактика: информирование населения, особенно молодежи, о разрушительном влиянии алкоголя на организм, ограничение рекламы спиртных напитков и формирование в обществе культуры здорового образа жизни. Помните, что сердце — это не вечный двигатель, и его здоровье находится в ваших руках.
Закажите услугу по акции
-
При единоразовой оплате курса реабилитации сроком 5 месяцев в нашем центре, вы получите 6 месяц бесплатно.
-
При заказе услуги вывод из запоя на дому или в клинике, вы можете получить скидку на услугу кодирование 10% инъекционным способом и 15% на вшивание от алкоголизма.
Чтобы получить скидку на кодирование от алкоголизма достаточно позвонить по телефону клиники или оставить свою заявку посредством форм обратной связи на сайте. Операторы центра быстро отвят на ваше обращение и подробно расскажут о существующей акции и возможностях скидочного предложения.
Почему 1217 семей обратились к нам
Отзывы
Закажите онлайн
Вопросы и ответы
Абсолютно безопасно при полном информировании врача о имеющихся болезнях и аллергических реакциях. Препарат, вводимый в организм, взаимодействует только с алкоголем и не вызывает побочных эффектов.
На вызов приезжает ТОЛЬКО медицинский специалист со стажем, квалификации медсестры для осмотра пациента и назначения лечения недостаточно.
При полном информировании врача о недомогании, будет назначено лечение, гарантированно облегчающее состояние пациента.
Оказание медицинских услуг без лицензии незаконно. Лицензия закреплена за клиникой, врачам запрещено брать ее на вызов.







